El número de diciembre de la revista Approches Cooperatives, editada por mi querido amigo Dominique Bénard, está dedicado íntegramente a Paulo Freire y su pedagogía. Dominique ha querido incluir mi testimonio sobre la campaña de alfabetización llevada a cabo en Nicaragua en 1980 como una de las principales tareas de la Revolución Sandinista (posteriormente traicionada, pero esa es otra historia, que los lectores de mi «Misa Campesina» ya conocen). «¡Enseñadles también a leer!», era la recomendación de Carlos Fonseca Amador, líder e ideólogo de la Revolución, cuando, en la clandestinidad en las montañas de Nicaragua, instruía a sus compañeros sobre las acciones revolucionarias que debían emprender.

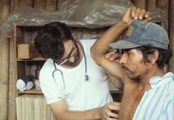
Las brigadistas del Ejército Popular de Alfabetización de Monte Grande, una de las comunidades del municipio de Terrabona, celebran con orgullo su logro el 23 de agosto de 1980. (© Eduardo Missoni)
El artículo es en frances,pero también habrá una versión en inglés y portugués. Aquí propongo una traducción al español, con la promesa de publicar la versión en inglés tan pronto como esté disponible.
“Y también enséñenles a leer!”
Mi llegada a Nicaragua para servir como médico voluntario en áreas rurales del país coincidió con el comienzo de la “Cruzada Nacional de Alfabetización”. Las escuelas iban a quedar cerradas por seis meses, y más de 95’000 jóvenes estudiantes de las escuelas secundarias y sus maestros se iban a distribuir por todo el país desde los barrios marginales hasta las más remotas aldeas rurales para enseñar a leer y escribir al 50% de la población del país que entonces vivía en el analfabetismo. Seis meses después el Ejército Popular de Alfabetización celebraba su triunfo, registrándose la reducción de la tasa de analfabetismo a menos del 13%. Para muchos de aquellos jóvenes en gran mayoría originarios de la capital y de los mayores centros urbanos fue también el primer encuentro con las realidades más pobres y desventajadas del País. En este sentido la Cruzada fue sobre todo un proceso de concientización; viendo con sus propios ojos y compartiendo las difíciles condiciones de vida de campesinas y campesinos, la juventud podía entender la razón de la Revolución.[1]
La alfabetización había sido uno de las primeras tareas de la Revolución Sandinista, que apenas un año antes había triunfado sobre la sanguinaria dictadura somocista que por décadas había oprimido el País. Entre los antecedentes de la campaña de alfabetización, estaban las tareas alfabetizadoras del General Augusto C. Sandino, y el pensamiento inspirador del Comandante Carlos Fonseca Amador quien, cuando en los primeros días de la insurrección sus compañeros entrenaban los campesinos en la montaña, le decía: «¡Y también enséñenles a leer!». El campesinado era el sector más afectado por el analfabetismo. Desde mucho antes del triunfo, grupos de educadores integrados al proceso revolucionario, se habían planteado lo que sería una educación democrática y auténticamente liberadora en una Nicaragua Libre. Ellos eran conscientes que sobre las ruinas del somocismo había que construir los cimientos y las estructuras de una educación diametralmente opuesta a la educación alienante y de sumisión de ese período, orientada al consumo y que expertos extranjeros imponían a los docentes y educandos nacionales, según un esquema capitalista y fecundo de individualismo y ayuno de solidaridad. Una educación “bancaria” –para usar palabras de Paulo Freire– no sólo en términos pedagógicos, sino por conformarse a las necesidades de la economía y de la finanza internacional. Para los sandinistas la Revolución cultural no podía ser un hecho disjunto de la Revolución Política; para ellos alfabetizar iba a ser enseñar, concientizar, politizar y humanizar.
Del punto di vista pedagógico la Cruzada adoptó el método de Paulo Freire. El mismo que en una de sus varias visitas a Nicaragua aseveró “Esta revolución es una niña, linda, pura y bella, y hay que apoyarla”, convencido de la posibilidad del éxito, afirmaba: “Con lo que van haciendo y con este método enseñarán a leer en cinco meses, lo van a conseguir.”[2] Con la convivencia entre estudiantes y campesinos se ponía en práctica la visión de Paulo Freire de una educación en la que nadie sabe todo y nadie ignora todo, sino que todos aprenden juntos mediatizados por la realidad.
Los jóvenes “brigadistas, guerrilleros de la alfabetización” fueron formados en los meses antecedentes el inicio de la Cruzada mediante un sistema multiplicador a cascada. Primero se prepararon 80 capacitadores en un taller de 15 días, que también comprobaron la eficacia de su capacitación en una experiencia de campo, después se capacitó un segundo equipo similar y luego acerca de 12000 maestros, que a su vez tuvieron a cargo de la capacitación de los miles de brigadistas que “Puño en alto! Libro abierto!” –como recitaba el himno de la Cruzada– se preparaban a “convertir la oscurana en claridad”, equipados de un cuaderno-cartilla de alfabetización para el uso cotidiano y de un manual con explicaciones metodológicas, orientaciones pedagógicas, organizativas y políticas.
“No estamos pretendiendo hacer una alfabetización que no sea política” –subrayaba Sergio Ramírez Mercado, entonces miembro de la Junta de Gobierno de Reconstrucción Nacional– “Ya es tiempo que en Nicaragua perdamos el miedo al término político, porque esta es una alfabetización política”.[3] Una alfabetización, remarcaba Ramírez, que apuntaba a despertar en los campesinos y las clases más postergadas de Nicaragua las motivaciones sociales-políticas que les permitiera incorporarse al proceso revolucionario tanto del punto de vista productivo, como desde el punto de vista cultural y social.
En el cuaderno de orientaciones para el alfabetizador estaba escrito: “Debemos aclarar que estaremos frente a una nueva lucha. La labor de alfabetización se desarrollará en una casa de familia, una iglesia, una enramada, un corredor, en cualquier lugar. No debemos considerarnos como los maestros que todo lo sabemos, los alfabetizandos non serán los ignorantes que nada saben y llegan a aprender. Seremos motivadores del proceso de enseñanza-aprendizaje, los alfabetizandos son personas que piensan, que crean, que expresan sus ideas, que tienen conocimiento. En esta epopeya aprenderemos todos”.[4] El cuaderno de alfabetización, no iban a ser instrumentos rígidos, sin permitir ninguna creatividad, sino motivarán las discusiones, las alternativas y las proposiciones.
El programa se basó en 23 temas ligados todos al proceso revolucionario, desde las ideas y propuestas de los héroes de la Revolución, a los proyectos de transformación social, de la vivienda, de la salud, de la educación, y hasta de política internacional. Para cada uno de estos temas se utilizó una fotografía que expresara de forma visual algunos elementos fundamentales del tema y que serviría para crear lo que en el método de Paulo Freire se llama la “etapa psico-social”. Presentando la imagen al grupo de alfabetizandos el capacitador promovía un diálogo alrededor del tema que la imagen sugería, para que grupalmente se expresara la lectura de la realidad y el grupo reflexionara sobre su proceso de liberación. Después de esta primera etapa analítica, política, oral y psico-social, se pasaba a un segundo momento de síntesis, en el cual se extraía una frase que de alguna forma condensara algunos de los elementos fundamentales del tema, proporcionando al mismo tiempo los elementos necesarios para el aprendizaje de la lecto-escritura. Por ejemplo en las palabras “La Revolución” se encuentran las cinco vocales que se utilizarían en la primera lección. Finalmente, a partir de las letras y sílabas aprendidas el grupo alfabetizando construiría nuevos elementos de acuerdo a su propria creatividad.[5]
También en Terrabona, el pueblo donde desempeñaba mi labor de médico, el 23 de agosto de 1980 se celebró la victoria sobre el analfabetismo, así lo recuerdo en mi libro “Misa Campesina”:
La cosecha de los frijoles estaba andando bien. Las plantitas, arrancadas de la tierra con todas sus raíces y agrupadas en el centro del campo, se habían secado al sol. Ahora los campesinos golpeaban con palos los pequeños montoncitos, recogiendo en un telón los frijoles que saltaban fuera de sus vainas. Esos frijoles constituían el alimento base de la población local y de algún mal aventurado voluntario italiano.
La “cruzada” de alfabetización también había tenido buenos resultados y los estudiantes, después de seis meses en la montaña como maestros, ahora estaban volviendo a la ciudad. En Terrabona había sido organizada una gran fiesta final. Una vez más las brigadas de alfabetización desfilaron por las calles de la ciudad; cada una encabezada por un cartelón o por un gran cartel con el nombre de la comunidad en donde habían prestado su servicio. Los brigadistas entraron al pueblo cantando y gritando consignas, sus cotonas grises completamente descoloridas. Para muchos estudiantes de la ciudad la alfabetización había sido la primera ocasión para descubrir otra parte, tan distinta, de su país. Un mundo que en ciertos ambientes se prefería conocer sólo a través de imágenes folklóricas. Muchas familias acomodadas no habían permitido a sus hijos participar en aquella movilización nacional.
La plaza que estaba delante de la iglesia se llenó de muchachas y muchachos.
« ¡Puño en alto; libro abierto!» El grito resonaba en todo el pueblo.
El sagrario de la iglesia del padre Jorge, volvió a ser la tribuna de honor del acto político cultural, con el ir y venir de los discursos de los responsables locales de la cruzada, junto a sencillas representaciones teatrales. Incluso Toño – el coordinador de la Junta de Terrabona – tomó la palabra y aprovechando la ocasión comunicó el nombramiento de Salomé – mi amigo de El Rincón – como miembro de la Junta en representación del área rural. La música continuó hasta muy tarde en la noche.
« ¡Terrabona: territorio liberado del analfabetismo!» Tal vez no completamente. Aquellos porcentajes – que a nivel nacional sumaban un extraordinario e improbable 12% residual de población analfabeta – a veces no eran del todo confiables. Muchos brigadistas sintieron la fuerte tentación de mostrar resultados mejores de aquellos efectivamente obtenidos en su trabajo de alfabetización. En un concurso de orgullo, sin embargo sin ningún premio en juego, a veces habían cerrado un ojo al llegar el momento de evaluar los resultados de las pruebas finales de sus alumnos. Lo cierto es que tuve que continuar recetando remedios usando dibujitos apropiados.
Pero, también era cierto que, esos ochenta mil jóvenes relegados por cinco meses en la montaña con los campesinos, representaban un signo tangible de la voluntad de cambio.
Lamentablemente, incluso la Cruzada de Alfabetización tuvo sus mártires. El asesinato de Georgino Andrade, el primer alfabetizador asesinado por los contra, indicó que había quiénes no apreciaban para nada el cambio. La ex guardia nacional somocista se estaba reorganizando en bandas armadas, las cuales muy pronto encontrarían en el nuevo presidente de los Estados Unidos, Ronald Reagan, su principal apoyo.
Algunas familias campesinas que habían hospedado a esos muchachos en sus casas por todo ese período, los quisieron acompañar hasta Terrabona; al momento de la despedida la conmoción era muy grande. Los brigadistas dejaban en aquellas montañas padres, hermanas y hermanos adoptivos.[6]
La Cruzada Nacional de Alfabetización y el proceso revolucionario nicaragüenses fueron también para mí una gran lección de vida, hasta hoy cuando entro en clase como docente le propongo a los estudiantes de ser también mis enseñantes, para que juntos analicemos críticamente la realidad, juntos aprendamos y juntos busquemos el camino para construir un mundo mejor.
[1] Véase también: Nicaragua triunfa en la alfabetización. Documento y Testimonios de la Cruzada Nacional de Alfabetización. Ministerio de Educación. República de Nicaragua- Departamento Ecuménico de Investigaciones, San José, Costa Rica, 1981.
[2] Manuel Lucero, 23 de marzo de 1980: alfabetizar para liberar. Diario Barricada, 23 marzo, 2023
[3] Sergio Ramirez Mercado, Entrevistas y opiniones. Encuentro. Revista Universidad Centroamericana, 16, 1980, pp. 64-65.
[4] Cuaderno de educación sandinista. Orientaciones para el alfabetizador, Ministerio de Educación, Republica de Nicaragua, 1980
[5] El Método, Encuentro Revista Universidad Centroamericana, 16, 1980, p. 26.
[6] Eduardo Missoni, Misa Campesina. Un médico italiano en la Nicaragua revolucionaria. Bubok publishing, 2011