di Eduardo Missoni
In marzo illustrai i contenuti noti dei negoziati in corso in merito a un Accordo Pandemico e emendamenti ai Regolamenti di Sanità Internazionale (2005) e la possibilità che conducano ad un significativo trasferimento di poteri ad una Organizzazione Mondiale della Sanità (OMS) da tempo “catturata” da interessi politici ed economici certamente diversi da quelli della salute pubblica. Più recentemente, ho cercato di chiarire come viene finanziata l’OMS utilizzando i dati più recenti (novembre 2023) pubblicati da quell’organizzazione.
Ora sul portale del bilancio della OMS i dati sono stati aggiornati al dicembre 2023, ed è quindi possibile avere un’idea complessiva del bilancio consuntivo del biennio (2022-2023) che dovrà essere approvato dall’Assemblea Mondiale a maggio. Però non tornerò sull’analisi dei contributi obbligatori e volontari e il peso dei contribuenti pubblici e privati, perché in sostanza i dati dell’ultimo mese non hanno modificato la situazione. Mi ero ripromesso invece di analizzare più da vicino come vengono utilizzati i fondi dell’OMS, in particolare la rilevanza delle destinazione rispetto al panorama epidemiologico globale e quello che viene definito “carico globale di malattia”, ovvero le principali cause di malattia e mortalità nel mondo. Questo è l’obbiettivo di questo nuovo scritto.
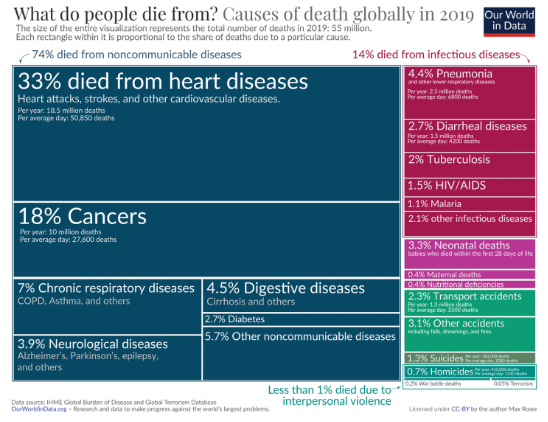
Considerando che i bienni 2020-2021 e 2022-2023 sono stati fortemente condizionati dall’evento eccezionale della pandemia Covid-19 e che la struttura del bilancio dell’OMS è stata modificata (nel 2020) non consentendo un’agile collegamento tra uso dei fondi e condizioni patologiche, credo sia conveniente dedicare maggiore attenzione al biennio immediatamente precedente e quindi dai dati di morbosità e mortalità disponibili nel 2019 e alla destinazione dei fondi OMS nel biennio corrispondente. Per i primi mi affido studio sul “carico globale di malattia” che conduce da diversi anni una rete internazionale di ricercatori che collabora con il canadese Institute of Health Metrics and Evaluation (IHME). Riproduco qui sotto il grafico costruito sulla base di quelle informazioni e pubblicato da Our World in Data.
A livello mondiale il 74% delle cause di morte sono dovute a malattie croniche non trasmissibili, il 14% a malattie infettive, appena più del 4% a mortalità neonatale e materna, nonché alla denutrizione, e il restante 7,4 % a morti violente (Fig.1).
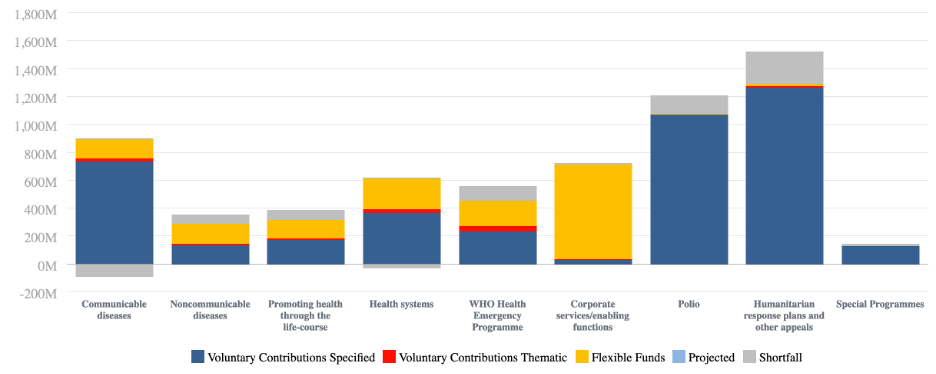
Ora vediamo (Fig. 2) come in quello stesso periodo (biennio 2018-2019) vennero utilizzati i fondi dell’OMS (la fascia in grigio rappresenta la differenza tra il bilancio preventivo e quello consuntivo). Come possiamo notare, alle malattie prima causa di morte “Non communicable diseases” veniva destinata la parte minore dei fondi (5%) (escludendo i due programmi speciali – 2,3% – per la ricerca sulle malatttie tropicali e la ricerca in salute riproduttiva). Alle malattie infettive il 15,5% dei fondi, addirittura superando l’ammontare preventivato e senza contare un altro 18,6% dei fondi spesi destinati alla campagna di eradicazione della polio (finanziata in maggior parte dalla Fondazione Gates). Una corretta attenzione alla salute suggerirebbe anche di investire di più nella promozione della salute e nel funzionamento dei sistemi sanitari, cui invece venivano destinati rispettivamente il 5,5% e il 10,6% dei fondi spesi, oltre a un 33% dedicato alle emergenze e in generale ai piani di risposta umanitaria, per lo più rivolti a rischi epidemici.
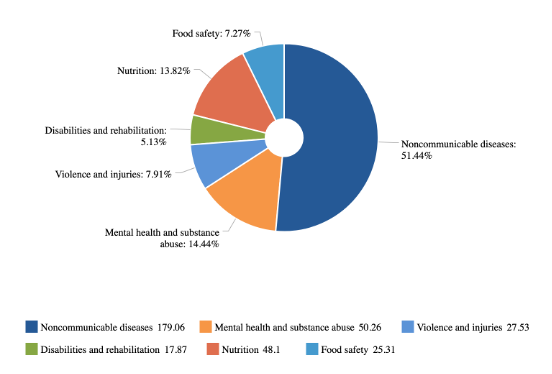
Se poi consideriamo che nella voce genericamente indicata come malattie non trasmissibili, sono compresi tra gli altri temi legati alla nutrizione e alla sicurezza alimentare, nonché le cause di morte violenta (Fig. 3) la ridotta attenzione verso questa componente del bilancio diventa davvero preoccupante.
Viene spontaneo chiedersi quali siano le ragioni di questa disattenzione. Visto che sono soprattutto i contributi volontari (pubblici e privati) a definire le priorità di spesa e che, come abbiamo visto la spesa non segue i bisogni (anche se espressi in modo piuttosto semplicistico in base alla principali cause di morte) è lecito ipotizzare che altre siano le ragioni che spingono i contribuenti a privilegiare malattie infettive e emergenze. Da tempo si osserva la cosiddetta “securitization” della salute globale, ovvero la tendenza ad orientare le politiche sanitarie alla sicurezza sanitaria globale, intesa principalmente come controllo del rischio da agenti biologici (diffusi per cause naturali, accidentali o come parte dello sviluppo di armi biologiche). Questo approccio promuove soluzioni biomediche (vaccini e farmaci) mentre trascura il carico globale di malattie e i determinanti politici, economici, sociali e ambientali della crisi sanitaria globale. L’approccio biomedico e riduzionista è preferito dai grandi influencer della salute globale e maggiori contribuenti dell’OMS, in primis la Gates Foundation, che oltre ad essere convinti della soluzione tecnologica per ogni problema sanitario, hanno investito in biotecnologie e vogliono inconfessabili ritorni da quel settore.
Qualcuno potrebbe obiettare che gli interessi di BigPharma sono enormi anche nei trattamenti per le malattie non trasmissibili – non certo nella prevenzione primaria – un mercato globale in rapidissima e preoccupante crescita che la società del consumo e dell’inquinamento sostiene, e che l’industria farmaceutica ha tutto l’interesse a coltivare con farmaci da assumere anche da sani, il più a lungo possibile e possibilmente per tutta la vita. Dunque, se l’OMS prevede un aumento dei casi di cancro di un pauroso 77% entro il 2050, altri annunciano “vaccini” anche contro il cancro che, a parte quelli sviluppati contro agenti infettivi associati a neoplasie, vaccini non sono, ma – come i prodotti biologici usati contro il Covi19 – terapie geniche.
La prevenzione delle malattie croniche implica invece cambiamenti radicali concernenti i citati determinanti: controllo del sistema alimentare, riduzione delle industrie inquinanti, riduzione dei consumi. Temi che è meglio non toccare se non si vuole disturbare il manovratore, ovvero le grandi lobby alimentari, dell’agrobusiness, della chimica, molte della quali, guarda caso vedono tra il loro grandi azionisti quegli stessi influencer.
Meglio allora dedicare tutta l’attenzione a piani pandemici, magari coinvolgendo nei negoziati Big Pharma, l’industria del digitale e della comunicazione, e diversi altri attori del business transnazionale, secondo la pervasiva visione di un futuro prossimo capitalismo multistakeholder purché non si tocchino la proprietà intellettuale e i profitti certi delle imprese transnazionali e dei fondi di investimento che le controllano.
